Erste S3-Leitlinie Kaiserschnitt: Hintergrund und regionale Datenanalyse
Die Kaiserschnittrate ist in Deutschland in den vergangenen dreißig Jahren stark gestiegen: Während laut Statistischem Bundesamt 1991 noch 15,3 Prozent der Entbindungen per Kaiserschnitt erfolgten, waren es 2018 mit 29,1 Prozent fast doppelt so viele [1]. Das Institut für Qualität und Transparenz im Gesundheitswesen (IQTIG) kommt für 2018 auf 30,66 Prozent [2]. Die steigende Sectio-Rate hat immer wieder zu großen Diskussionen unter Fachleuten geführt.
Um für mehr Klarheit zu sorgen, wann einer Schwangeren zu einem Kaiserschnitt geraten werden soll und wann nicht, hat die deutsche Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) nun die erste S3-Leitlinie zum Kaiserschnitt vorgelegt, die am 12.06.2020 veröffentlicht wurde.
Medizinische Leitlinien haben das Ziel, den aktuellen Stand des Wissens über ein Fachgebiet zusammenzustellen und daraus möglichst klare Handlungsempfehlungen für die Beratung und Behandlung von Patientinnen und Patienten abzuleiten. S3-Leitlinien müssen, anders als andere Leitlinien, höchsten wissenschaftlichen Ansprüchen genügen. Insbesondere ist eine systematische Recherche, Auswahl und Bewertung wissenschaftlicher Belege („Evidenz“) gefordert.
Die Veröffentlichung der Leitlinie haben wir zum Anlass genommen, um Hintergrundwissen zum Kaiserschnitt zusammenzustellen, die heutige Studienlage zusammenzufassen und eine Datenanalyse auf Grundlage der Krankenhausqualitätsberichte von 2018 durchzuführen. Die Ergebnisse zeigen, dass die Kaiserschnittraten der insgesamt 686 Geburts-Kliniken extrem unterschiedlich sind. Sie liegen zwischen 10,4 und 66,7 Prozent. Bundesweit hat rund jede zehnte Klinik eine so hohe Kaiserschnittrate, dass die Landestellen für Qualitätssicherung die Qualität der Kliniken überprüfen müssen. Am häufigsten in das in Bayern der Fall (19 Prozent). Kliniken, in denen mehr als 1000 Kinder pro Jahr zur Welt kommen, haben deutlich häufiger eine niedrige Kaiserschnittrate als Kliniken mit weniger Geburten.
In diesem „SMC investigative“ finden Sie eine Karte mit allen Ergebnissen auf Klinikebene sowie Grafiken und zusammengefasste Werte für alle Bundesländer.
Das „SMC investigative“ finden Sie hier auch als pdf zum Herunterladen.
Übersicht
- Kaiserschnittgeburten in Deutschland und der Welt: Zahlen und Trends
- Risiken des Kaiserschnitts im Vergleich zur vaginalen Geburt
- Datenanalyse: Kaiserschnittraten in deutschen Kliniken
- Datenanalyse: Die Ergebnisse auf Bundesebene
- Datenanalyse: Die Ergebnisse auf Landesebene
- Datenanalyse: Die Ergebnisse auf Klinikebene
- Datenanalyse: Die Ergebnisse nach Klinikgröße (Anzahl der Geburten)
- Ursachen für die großen Unterschiede auf Länder- und Klinikebene
- Daten und Methoden: So haben wir gerechnet
- Literaturstellen, die zitiert wurden
Kaiserschnittgeburten in Deutschland und der Welt:
Zahlen und Trends
- Die aktuelle Kaiserschnittrate in Deutschland (2018) beträgt nach den Zahlen des Statistischen Bundesamtes 29,1 Prozent [1]. Das Institut für Qualität und Transparenz im Gesundheitswesen (IQTIG) hat eine Rate von 30,66 Prozent berechnet [2].
- Die Kaiserschnittrate hat sich damit seit 1991 (15,3 Prozent) bis heute verdoppelt [1].
- Nach 1991 stiegen die Raten zunächst etwa 20 Jahre lang kontinuierlich bis auf 32,2 % an. 2012 gingen sie erstmals leicht zurück und haben sich seitdem zwischen 30,5 und 32 Prozent stabilisiert [1].
- Die Raten unterscheiden sich allerdings zwischen den Bundesländern erheblich. Es gibt ein West-Ost-Gefälle: In den neuen Bundesländern kommen deutlich weniger Kinder per Operation zur Welt. Die niedrigste Kaiserschnittrate hatte Sachsen im Jahr 2017 mit 24 Prozent. Die höchste wies das Saarland mit 37,2 Prozent auf [4]. Dies sind sogenannte "rohe" Raten; Details zu den aussagekräftigeren "risikoadjustierten" Raten finden sich auf Seite 5 dieses Dokuments.
- 10 Prozent aller Kaiserschnitte in Deutschland werden aufgrund zwingender medizinischer Gründe vorgenommen, um das Leben der Mutter oder des Kindes zu retten. Das ist zum Beispiel der Fall, wenn das Kind in Querlage liegt, wenn die Gebärmutter zu reißen droht oder die Plazenta den Geburtskanal verschließt (Placenta praevia) [3].
- 90 Prozent aller Kaiserschnitte in Deutschland gelten aus medizinischen Gründen nicht als zwingend. Es gibt also Handlungsspielraum. Vor- und Nachteile müssen abgewogen werden [3].
- Zu den häufigsten Gründen für einen Kaiserschnitt zählen in Deutschland laut IQTIG-Bundesauswertung [4, 5]:
- Ein Kaiserschnitt bei einer vorangegangenen Geburt („Zustand nach Sectio“)
- Auffällige Herztöne des Kindes („pathologisches CTG“)
- Verzögerter Geburtsverlauf („protrahierte Geburt“).
- In Europa liegt Deutschland mit seiner Kaiserschnittrate im Mittelfeld. Die höchste Rate weist mit 52,2 Prozent Zypern auf, gefolgt von Italien mit 38 Prozent. Auffallend niedrige Raten verzeichnen unsere Nachbarn im Norden: Island (14,8 Prozent), Finnland (16,8 Prozent), Norwegen (17,1 Prozent) und Dänemark (22,1 Prozent). In diesen Ländern sterben laut des Europäischen Berichtes für Perinatalgesundheit weniger Neugeborene als in Deutschland. Auch die Müttersterblichkeit ist niedriger oder ähnlich niedrig [6].
- Nach Schätzungen einer Lancet-Studie, die auf den Lebendgeburten in 169 Ländern beruht, ist die Kaiserschnittrate zwischen den Jahren 2000 und 2015 weltweit von 12,1 auf 21,1 Prozent gestiegen. Die Raten sind extrem ungleich verteilt. So werden in Lateinamerika und der Karibik 44,3 Prozent der Kinder per Kaiserschnitt geboren. In West- und Zentralafrika sind es 4,1 Prozent [7].
- Eine optimale Kaiserschnitt-Rate ist unbekannt. Die WHO nimmt nach Analyse der weltweit verfügbaren Daten an, dass eine Kaiserschnittrate von bis zu 10 Prozent die Sterblichkeit von Müttern und Kindern insgesamt senkt. Über diese Rate hinaus sieht die Organisation keinen positiven Einfluss mehr auf mütterliche und kindliche Mortalität. Ob eine höhere Kaiserschnittrate möglicherweise das Risiko für andere Geburtsschäden senkt oder erhöht, kann nach Auskunft der WHO noch nicht klar gesagt werden. Es gebe zu wenig Daten, um dazu eine Aussage treffen zu können [8,9]. Die Deutsche Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) schreibt in der Einleitung ihrer Leitlinie, als gesichert dürfe gelten, „dass eine Kaiserschnittrate über 15 Prozent „keinen günstigen Einfluss auf die mütterliche und neonatale Morbidität und Mortalität hat und deshalb gut medizinisch begründet sein sollte [3].“
- Expertinnen und Experten weisen in unserer Rapid Reaction (siehe weiteres Angebot des SMC zum Thema) darauf hin, dass eine niedrige Kaiserschnittrate begrüßenswert sei, aber nie zu einem ideologisch verfolgten Ziel werden dürfe. Es gehe darum, die medizinisch nötigen Eingriffe durchzuführen und unnötige Eingriffe zu vermeiden, da diese ein Risiko darstellten. Die Leitlinie fasst das aktuelle Wissen zum Thema Kaiserschnitt zusammen und will damit Ärztinnen und Ärzte bei der evidenzbasierten Entscheidung helfen, ob sie Schwangeren zu einem Kaiserschnitt raten sollen oder nicht.
Risiken des Kaiserschnitts im Vergleich zur vaginalen Geburt
- Eine immense Zahl von Studien hat in den vergangenen Jahrzehnten die Risiken von Kaiserschnitt und vaginaler Geburt in den Blick genommen. Wir beziehen uns im Folgenden ausschließlich auf eine dreiteilige Lancet-Reihe von 2018 [10] und auf die umfangreiche Literatur, die in der Leitlinie für Kaiserschnitt angeführt wird.
- Die Aufbereitung der Studienlage für die Leitlinie haben Cochrane Deutschland, das Institut für Qualität und Transparenz im Gesundheitswesen (IQTIG) und das Institut für Forschung in der Operativen Medizin (IFOM) übernommen. Alle einbezogenen Forschungsarbeiten stammen aus Ländern mit hochentwickelten Gesundheitssystemen. Einem Großteil der Studien attestiert die Leitlinie sehr geringe, geringe oder moderate Evidenz. So ist es offenbar schwierig, Todesfälle oder Komplikationen immer eindeutig dem Geburtsmodus zuzuordnen, also andere Ursachen auszuschließen. Es kommt hinzu, dass es keine größeren randomisierten Studien gibt. Für diese müsste man werdende Mütter zufällig entweder dem Kaiserschnitt oder der vaginalen Geburt zuweisen.
- Die vorliegende Studienlage zeigt insgesamt, dass es eine Geburt ohne Risiko nicht gibt. Allerdings liegt das Risiko für schwere Komplikationen in modernen Gesundheitssystemen für beide Geburtsmodi und fast alle Subgruppen von Schwangeren im Promille-Bereich. Die Suche nach dem optimalen Geburtsmodus in der jeweiligen Situation wird dadurch erschwert, dass sich die Risiken für Mutter und Kind unterscheiden. So ist in einigen Situationen der Kaiserschnitt zwar die sicherere Lösung für das Kind, nicht aber für die Mutter. Eine weitere Dimension wird dem Entscheidungsprozess hinzugefügt, wenn man nicht nur auf die jeweilige Geburtssituation schaut, sondern auch auf das weitere Leben von Mutter und Kind. Auf lange Sicht scheint nach jetziger Studienlage die vaginale Geburt für Mutter, Kind und weitere Schwangerschaften vorteilhafter zu sein.
Hier die Risiken beider Geburtsmodi im Überblick:
- Mütterliche Mortalität nach unkomplizierten Schwangerschaften: Die Leitlinie vergleicht ausführlich die kurzfristigen Risiken von Kaiserschnitt und vaginaler Geburt im Falle einer unkomplizierten Schwangerschaft. Für den Aspekt der Müttersterblichkeit bezieht sich die Leitlinie auf vier Studien, die auch in die Kaiserschnitt-Leitlinie des National Institute for Health and Care Excellence (NICE) in Großbritannien eingeflossen sind [11]. Eine der Studien kommt zu dem Ergebnis, dass bei einem geplanten Kaiserschnitt nach unkomplizierter Schwangerschaft mehr Frauen sterben als bei einer vaginalen Geburt. Zwei Studien fanden keinen Unterschied. Eine vierte Studie bezieht zwei komplette Geburtenjahrgänge in den Niederlanden mit ein. Ihr zufolge ist die Mortalität der Mütter bei geplanten Kaiserschnitten leicht höher als bei geplanten vaginalen Geburten [12].
- Kurzfristige mütterliche Morbidität nach unkomplizierten Schwangerschaften: Die Leitlinie bezieht sich zunächst auf die NICE-Leitlinie [11], die acht Studien zu mütterlicher Morbidität berücksichtigt. Vier beschränken sich auf Erstgebärende, deren Risiko für Komplikationen höher ist als das der Mehrgebärenden. Die anderen vier Studien beziehen auch Mehrgebärende ein. Die Studien vergleichen vaginale Geburt und Kaiserschnittentbindung hinsichtlich einer Vielzahl vor allem schwerer Komplikationen. Dazu zählen Herzstillstand, Infektionen, Blutverlust, Schock, Gebärmutterentfernung, das Reißen der Gebärmutter und Lungenembolie. Die Studien kommen zum Teil zu unterschiedlichen Ergebnissen [3]. Insgesamt zeigt die Übersicht aber, dass gerade bei unkomplizierten Schwangerschaften die vaginale Geburt weniger Komplikationen nach sich zu ziehen scheint als der geplante Kaiserschnitt. Die Evidenz sämtlicher Studien wird allerdings als niedrig oder sehr niedrig eingestuft. Eine große niederländische Studie [12], die alle Geburten innerhalb von zwei Jahren in den Niederlanden einschließt, kam 2010 zu dem Schluss, dass schwere mütterliche Komplikationen bei geplantem Kaiserschnitt doppelt so häufig vorkommen wie bei geplanter vaginaler Geburt. Diese Ergebnisse widersprechen dem Gefühl vieler Frauen, die sich einen Kaiserschnitt wünschen: Sie sind der Ansicht, eine Schnittentbindung sei sicherer für ihr Baby und sie selbst [13].
- Kindliche Todesfälle und Komplikationen nach unkomplizierten Schwangerschaften: Insgesamt vier Studien kommen zu dem Schluss, dass kindliche Todesfälle oder Komplikationen bei einer geplanten vaginalen Geburt seltener vorkommen als bei einem geplanten Kaiserschnitt oder genauso häufig wie bei einem geplanten Kaiserschnitt.
- Beckenendlage: Die Leitlinie vergleicht auch die Risiken bei geburtshilflich schwierigeren Situationen. Für eine Entbindung in Beckenendlage verweisen die Autoren auf ein Cochrane-Review von 2015, das drei Studien einschließt [14]. Das Review kommt zu dem Ergebnis, dass der aufgrund von Beckenendlage geplante Kaiserschnitt bei Müttern etwas häufiger zu leichten Komplikationen führt als die vaginale Entbindung. Für das Kind ist die Schnittentbindung sicherer. Während bei vaginalen Geburten aus Beckenendlage 1,15 Prozent der Kinder starben (14/1222) waren es bei Kaiserschnittgeburten nur 0,26 Prozent (3/1166). Die gesundheitlichen Probleme der Kinder nach zwei Jahren waren allerdings größer, wenn sie per Kaiserschnitt geboren worden waren. Die Evidenz zweier berücksichtigter Studien wurde als gering, die Evidenz einer der Studien als moderat eingestuft. Die Leitlinie weist darauf hin, dass das Risiko einer vaginalen Geburt bei Beckenendlage erheblich davon beeinflusst wird, wie viel Erfahrung die Geburtshelfer mit Beckenendlagen haben und wie sorgfältig die sogenannte „Risikoselektion“ erfolgt. Damit ist die Auswahl der Schwangeren mit Beckenendlagen gemeint, die für eine vaginale Geburt in Frage kommen. Bei strenger Risikoselektion und ausreichender Erfahrung der Geburtshelfer sei die vaginale Geburt „eine gleichwertige Alternative zur Sectio“ [3]. Die Leitlinie empfiehlt eine Beratung der Schwangeren in einem Zentrum, in dem sowohl der Kaiserschnitt als auch die vaginale Geburt aus Beckenendlage beherrscht werden [3].
- „Zustand nach Sectio“: Der häufigste Grund für einen Kaiserschnitt in Deutschland ist ein vorangegangener Kaiserschnitt. Das gilt für viele andere Länder ebenso. „Einmal Kaiserschnitt – immer Kaiserschnitt“: Die Leitlinie erläutert, dass Ärzte lange Zeit der Ansicht waren, eine Schwangere müsse immer wieder per Kaiserschnitt entbinden, wenn sie bereits eine Schnittentbindung erlebt habe [3]. Seit den 80er Jahren versuchen Ärzte und Wissenschaftler jedoch herauszufinden, wann der Versuch einer vaginalen Entbindung nach Kaiserschnitt (kurz: VBAC=vaginal birth after cesarean) gerechtfertigt ist. Die Leitlinie führt zwei einschlägige Studien an. Beide kommen zu dem Schluss, dass die Risiken für die Mutter bei einer VBAC vergleichbar hoch sind wie bei der Geburt per Kaiserschnitt. In einer der beiden Studien – einer großen australischen Forschungsarbeit - zeigten sich aber in der Gruppe der VBAC ein erhöhter Blutverlust für die Mütter sowie zwei kindliche Todesfälle, deren Ursache nicht geklärt werden konnte. Auch die Rate schwerer Komplikationen für die Neugeborenen war in der VBAC-Gruppe höher. Die Forscher errechneten, dass statistisch gesehen 66 Kaiserschnitte vorgenommen werden mussten, um eine schwere Komplikation oder einen Todesfall unter den Neugeborenen zu verhindern [15]. In der zweiten der beiden Studien haben Rozen et al. [16] alle Gebärenden einer großen australischen Geburtsklinik über 6 Jahre berücksichtigt; die Studie ergab unter anderem, dass Schwangere mit einem vorangehenden Kaiserschnitt häufiger erfolgreich vaginal entbinden als nach mehreren vorangehenden Kaiserschnitten. Die Studie von Rozen et al. fordert im Ergebnis dazu auf, besser zu überdenken, welche Gruppen von Gebärenden für weitere Forschungen miteinander verglichen werden sollen. Sie regt an, dass man Frauen mit VBAC nicht mit Schwangeren vergleicht, die per Kaiserschnitt entbinden. Frauen, die nach einem Kaiserschnitt den Versuch einer vaginalen Geburt wagen, haben meist zuvor noch nicht vaginal entbunden. Sie sollten daher nach Meinung von Rozen et al. mit jener Gruppe verglichen werden, die ihnen am ähnlichsten ist: den Erstgebärenden. Erstgebärende haben im Vergleich zu Mehrgebärenden ein erhöhtes Risiko für Komplikationen. Der Risikovergleich zwischen Erstgebärenden und Frauen mit VBAC in der Studie von Rozen et al. zeigte keine Unterschiede für mütterliche oder kindliche Komplikationen.
- Einleitung einer vaginalen Geburt bei Zustand nach Kaiserschnitt: Die Leitlinie verweist auf eine weitere australische Studie [17], die das Risiko einer Gebärmutter-Ruptur bei Frauen analysiert, die zuvor bereits mindestens einmal per Kaiserschnitt entbunden hatten. Die Studie kommt zu dem Schluss, dass das Risiko einer Ruptur bei spontan einsetzenden Wehen nur bei 0,15 Prozent liegt. Dieses Risiko steige aber um das Drei- bis Fünffache, wenn die Geburt (mit Prostaglandinen oder Oxytocin) eingeleitet werde. Es steige sogar um das 14-fache, wenn die Wehen mit Oxytocin verstärkt würden.
- Risiken des Kaiserschnitts für die nachfolgende Geburt: Langzeitfolgen des Kaiserschnitts sind bislang kaum erforscht. Die Evidenz der Studien, die von der Leitlinie herangezogen werden, wird überwiegend als niedrig oder sehr niedrig eingestuft. Einem Review von 2018 [18] wird moderate Evidenz bescheinigt. Es bezieht eine randomisierte sowie 79 Kohortenstudien aus hoch entwickelten Ländern ein. Insgesamt gibt es Hinweise darauf, dass Kaiserschnitte die Fruchtbarkeit beeinträchtigen. So werden zwei Reviews zitiert, die zeigen, dass die Anzahl der Geburten pro Frau nach einem Kaiserschnitt geringer war als nach einer vaginalen Geburt [19,20]. Weitere Hinweise gibt es auf eine höhere Wahrscheinlichkeit von Tot- und Fehlgeburten [21, 18]. Besser abgesichert ist die Feststellung eines erhöhten Risikos für eine Placenta praevia nach einem Kaiserschnitt, die den Geburtskanal ganz oder teilweise verschließt; ebenso für eine frühzeitige Plazentalösung, für Gebärmutter-Rupturen und die Entfernung der Gebärmutter [18].
- Langzeitfolgen für Frauen: Ein Kaiserschnitt senkt das Risiko von Beckenbodenschäden, Gebärmuttervorfall und Urininkontinenz [18].
- Langzeitfolgen für Kinder: Erst seit relativ kurzer Zeit gibt es Hinweise darauf, dass der Kaiserschnitt auch Langzeitfolgen für die Kinder haben könnte. So kamen Studien zu dem Ergebnis, dass Kaiserschnittkinder möglicherweise ein erhöhtes Risiko für Übergewicht, Adipositas, Asthma und Diabetes haben. Die Ergebnisse seien mit Vorsicht zu genießen, schreiben die Autoren der Leitlinie. Alle Studien hätten Schwächen, es bedürfe weiterer Forschung [3].
Datenanalyse: Kaiserschnittraten in deutschen Kliniken
- Das Science Media Center Germany hat mit Unterstützung der Geschäftsstelle Qualitätssicherung Hessen die Kaiserschnittraten der Kliniken auf der Basis der aktuellsten strukturierten Qualitätsberichte der Krankenhäuser (SQB) von 2018 analysiert.
- Die Kaiserschnittrate einer Klinik gilt in Deutschland als wichtiger Indikator für die Qualität der Geburtshilfe. Sie ist Bestandteil des staatlichen Qualitätssicherungsmoduls Geburtshilfe und wird daher im Rahmen der externen Qualitätssicherung in allen Geburtskliniken erfasst.
- Die Ergebnisse fließen zum einen in den jährlichen Qualitätsreport des Instituts für Qualität und Transparenz im Gesundheitswesen (IQTIG) ein, zum anderen werden sie in den strukturierten Qualitätsberichten der Kliniken (SQB) veröffentlicht. Die Kaiserschnittrate ist in diesem Fall nicht einfach die bloße Rate in Prozent der Geburten, sondern ein risikoadjustierter Wert, der tatsächliche und mögliche Komplikationen auf Seiten von Mutter und Kind einbezieht. Ziel der Risikoadjustierung ist ein möglichst fairer Vergleich der Kliniken, indem das medizinische Risikoprofil der Schwangeren und ihrer Kinder in den Berechnungen berücksichtigt wird. Dafür wird einerseits die tatsächliche Fallzahl an Kaiserschnitten pro Krankenhaus ermittelt (O=observed). Andererseits berechnen die Landesgeschäftsstellen für Qualitätssicherung mit Hilfe einer Risikoadjustierung für jede Klinik eine zweite Fallzahl, die entsprechend des Risikoprofils der Schwangeren und ihrer ungeborenen Kinder zu erwarten gewesen wäre (E=expected). Beide Werte (O/E) werden zu einer risikoadjustierten Rate verrechnet. Der Wert 1 bedeutet: Die Rate ist exakt wie erwartet. Ein Wert von 0,8 bedeutet demnach, dass die Rate 20 Prozent niedriger als erwartet liegt. Ein Wert von 1,2 bedeutet: Die Rate ist 20 Prozent höher als erwartet.
- Anders als die in Prozent angegebenen rohen Kaiserschnittraten lassen sich diese risikoadjustierten Werte der verschiedenen Kliniken miteinander vergleichen. Das IQTIG legt außerdem einen Referenzwert fest, der nicht überschritten werden sollte. Für 2018 lag dieser Wert bei 1,23 – also bei 23 Prozent über dem, was nach der Risikoadjustierung zu erwarten gewesen wäre.
- Durch die Analyse der SQB wurden 686 Krankenhäuser identifiziert, die eine Geburtsklinik führen. Die Kaiserschnitt-Werte wurden in fünf Klassen eingeteilt:
- Signifikant niedriger als erwartet
- Niedriger als erwartet
- Im Toleranzbereich
- Rechnerisch über dem Toleranzbereich
- Signifikant über dem Toleranzbereich
- Details zu der Analyse finden Sie in dem Kapitel „Daten und Methoden“.
Datenanalyse: Die Ergebnisse auf Bundesebene
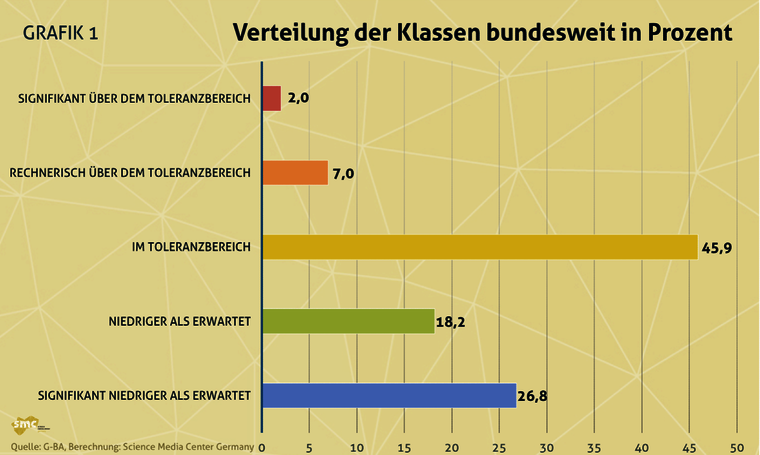
- Die Analyse der Qualitätsberichte von 2018 ergibt, dass auf Bundesebene 62 Kliniken von insgesamt 686 Geburtskliniken (9 Prozent) über dem Toleranzbereich für die Kaiserschnitt-Rate liegen, davon 14 (2 Prozent) signifikant. Das bedeutet, dass die Qualität der Kliniken von den Landesstellen für Qualitätssicherung überprüft werden muss.
- 315 Kliniken (45,9 Prozent) liegen im festgelegten Toleranzbereich.
- Die Kaiserschnittrate von 309 Kliniken (45 Prozent) ist niedriger als nach der Risikomodellierung erwartet, bei 184 (26,8 Prozent) davon sogar signifikant niedriger.
- Grafik 1: Verteilung der Klassen bundesweit in Prozent
- Eine Tabelle mit den Werten finden Sie hier (Tabelle1).
Datenanalyse: Die Ergebnisse auf Landesebene
- Für einen ersten Eindruck haben wir zunächst die risikoadjustierten Kaiserschnittraten aller Kliniken auf Landesebene zusammengefasst und daraus jeweils das arithmetische Mittel gebildet. Die Ergebnisse zeigen erhebliche regionale Unterschiede.
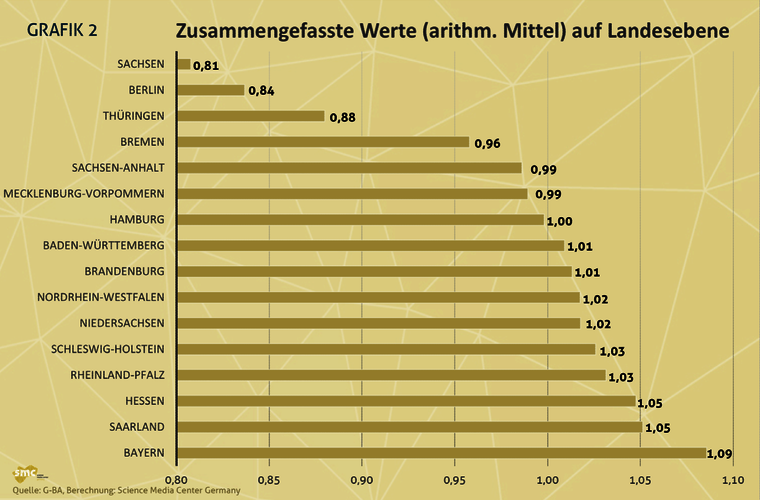
- Die niedrigste risikoadjustierte Kaiserschnittrate hat Sachsen. Mit einem Wert von durchschnittlich 0,81 liegt das Bundesland rund 20 Prozent unter der erwarteten Anzahl der Kaiserschnitte. Auf Platz 2 und 3 folgen Berlin (0,84) und Thüringen (0,88).
- Die höchste risikoadjustierte Kaiserschnittrate hat Bayern mit einem Wert von 1,09, gefolgt von den Bundesländern Saarland und Hessen (beide 1,05).
- Der Bundesdurchschnitt beträgt 0,98.
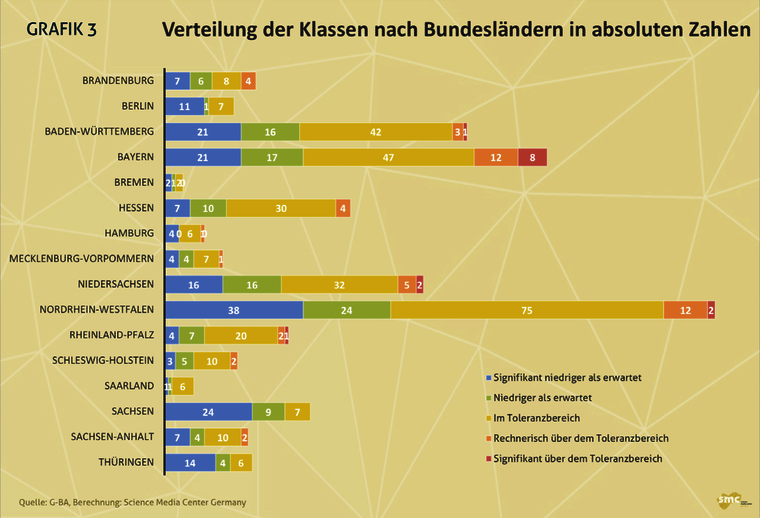
- Schaut man auf die Verteilung der einzelnen Kaiserschnittklassen in den Bundesländern, so zeigen sich ebenfalls große Unterschiede. In elf Ländern gibt es keine Klinik, die mit ihrer Kaiserschnittrate signifikant über dem Toleranzbereich liegt.
- Das Bundesland mit den meisten Kliniken, die den Toleranzbereich signifikant überschreiten, ist Bayern: 8 Kliniken (7,6 Prozent) fallen dort in diese Kategorie. Es folgen Rheinland-Pfalz mit 1 Klinik (2,9 Prozent), Niedersachsen mit 2 Kliniken (2,8 Prozent), Nordrhein-Westfalen mit 2 Kliniken (1,3 Prozent) und Baden-Württemberg mit 1 Klinik (1,2 Prozent).
- Schaut man auf alle Kliniken, die über dem Toleranzbereich liegen (rechnerisch und signifikant), liegt ebenfalls Bayern auf Platz 1: Insgesamt 20 Kliniken (19 Prozent) verfehlen den Toleranzbereich. Brandenburg folgt mit 4 Klinken (16 Prozent) auf Platz zwei, Schleswig-Holstein mit 2 Kliniken (10 Prozent) auf Platz drei.
- Grafik 2: Zusammengefasste Werte (arithmetisches Mittel) auf Landesebene
- In Berlin, Bremen, Sachsen, Thüringen und dem Saarland gibt es keine Klinik, die über dem Toleranzbereich liegt.
- Das Bundesland mit den meisten Kliniken, die signifikant besser als erwartet abschneiden, ist Sachsen mit 24 Kliniken (60 Prozent), auf Platz zwei folgt Thüringen mit 14 Kliniken (58,3 Prozent) und Berlin mit 11 Kliniken (57,9 Prozent).
- Grafik 3: Verteilung der Klassen nach Bundesländern in absoluten Zahlen
- Eine Tabelle mit den absoluten Zahlen der Klassenverteilung auf Landesebene finden Sie hier (Tabelle 2).
- Grafik 4: Verteilung der Klassen nach Bundesländern in Prozent
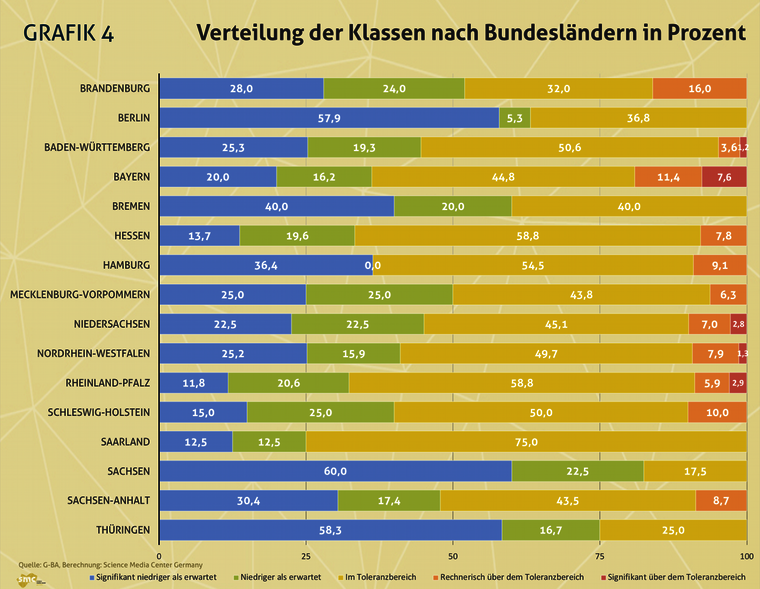
- Eine Tabelle mit der Klassenverteilung in Prozent auf Landesebene finden Sie hier (Tabelle 3).
Datenanalyse: Die Ergebnisse auf Klinikebene
- Die Ergebnisse der Kliniken unterscheiden sich massiv, bundesweit und auf Länderebene. Zusätzlich zu den risikoadjustierten Werten haben wir für jede Klinik auch eine rohe Rate in Prozent berechnet. Wo diese Zahl fehlt, waren die Ausgangwerte im Qualitätsbericht nicht enthalten. 2018 betrug die niedrigste rohe Kaiserschnittrate 10,4 Prozent, die höchste 66,7 Prozent.
- Eine Karte mit allen Ergebnissen finden sie hier.
- Eine Tabelle mit allen Daten auf Klinikebene, sortiert nach Bundesländern, finden Sie hier (Tabelle 4).
Datenanalyse:
Die Ergebnisse nach Klinikgröße (Anzahl der Geburten)
- Die Tabelle mit allen Werten auf Klinikebene legt auf den ersten Blick einen Zusammenhang zwischen der Anzahl der Geburten pro Klinik und Jahr und der Kaiserschnittrate nahe. So befinden sich unter den 20 Kliniken mit den höchsten risikoadjustierten Kaiserschnittraten allein 12 Kliniken mit weniger als 500 Geburten und keine einzige mit über 1000 Geburten. Unter den 20 Kliniken mit den niedrigsten Kaiserschnittraten ist dagegen nur eine Klinik mit weniger als 500 Geburten zu finden. 13 Kliniken weisen mehr als 1000 Geburten aus. Für eine systematische Suche nach einem Zusammenhang zwischen der Größe der Geburtsklinik (Anzahl der Geburten) und Kaiserschnittrate haben wir die Kliniken in drei Klassen eingeteilt:
- unter 500 Geburten pro Jahr
- zwischen 500 und 1000 Geburten pro Jahr
- über 1000 Geburten pro Jahr
- 2018 haben insgesamt 128 Kliniken weniger als 500 Geburten ausgewiesen. 262 Kliniken lagen zwischen 500 und 1000 Geburten, 296 Kliniken über 1000 Geburten. Die Analyse ergab einen Zusammenhang zwischen der Größe der Geburtsklinik (Anzahl der Geburten) und der Höhe der Kaiserschnittrate.
- 18,8 Prozent der Kliniken mit weniger als 500 Geburten pro Jahr lagen über dem Toleranzbereich, 4,7 Prozent sogar signifikant. Von den Kliniken mit mehr als 1000 Geburten lagen insgesamt nur 5,2 Prozent über dem Toleranzbereich, davon 1,4 Prozent signifikant.
- Von den Kliniken über 1000 Geburten pro Jahr hatten 37,2 Prozent signifikant niedrigere Kaiserschnittraten als erwartet. Bei den Kliniken unter 500 Geburten waren es nur 9,4 Prozent.
- Grafik 5: Verteilung der Klassen nach Größe der Geburtsklinik in Prozent
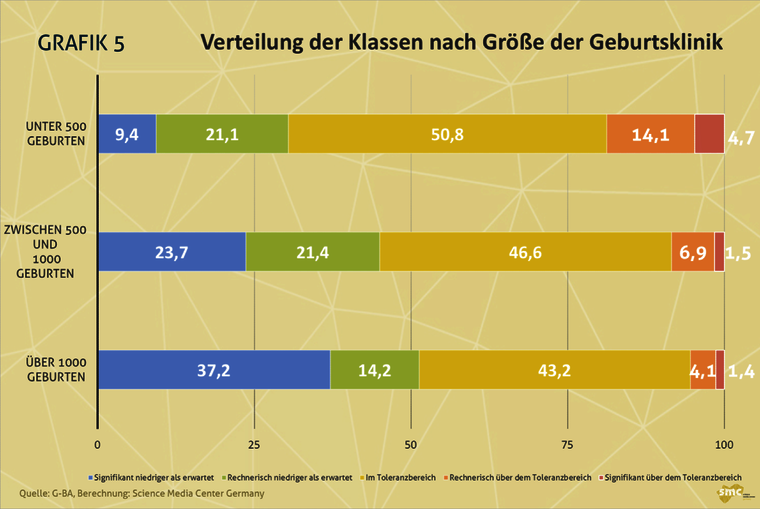
- Eine Tabelle mit der Klassenverteilung nach Klinikgröße in Prozent finden Sie hier (Tabelle 5).
Ursachen für die großen Unterschiede auf Länder- und Klinikebene
- Die Datenanalyse hat erhebliche Unterschiede der Kaiserschnittraten auf Länder- und Klinikebene für 2018 gezeigt. Bei den Raten handelt es sich nicht um rohe Werte, sondern um risikoadjustierte Zahlen. Die einbezogenen Risikofaktoren wurden vom IQTIG nach intensiver Diskussion mit der Bundesfachgruppe Perinatalmedizin ausgewählt. Ziel der Risikoadjustierung ist ein möglichst fairer Vergleich der Kliniken, indem das medizinische Risikoprofil der Schwangeren und ihrer Kinder in den Berechnungen berücksichtigt wird.
- Es ist daher zu erwarten, dass die extrem unterschiedlichen Raten der Kliniken nur in geringem Ausmaß auf medizinische Gründe zurückzuführen sind. Regionale Unterschiede bei den Kaiserschnittraten, wie zum Beispiel auf Länderebene, lassen sich in Deutschland offenbar ohnehin kaum durch medizinische Gründe erklären. Selbst dann nicht, wenn den Analysen die rohen Raten zu Grunde gelegt werden. So kommen Kolip et al. [22] zu dem Schluss, für die unterschiedlichen Kaiserschnittraten auf Länder- und Kreisebene seien weder das Alter der Mütter noch Diabetes- oder Adipositas-Raten verantwortlich. Ausschlaggebend für die großen Unterschiede seien hauptsächlich verschiedene geburtshilfliche Vorgehensweisen in den Regionen: Auf ähnliche Bedingungen und Situationen werde unterschiedlich reagiert.
- Welche Bedingungen und Situationen beeinflussen die Kaiserschnittrate einer Klinik oder einer Region? Nach Auswertung ausgewählter Literatur [13, 22, 23, 24, 25] und Gesprächen mit Fachärztinnen und Fachärzten für Geburtshilfe aus Deutschland, Dänemark, Finnland, Norwegen und den Niederlanden sind die wichtigsten Punkte:
- Mütterlicher Wunsch: Schätzungen zufolge wünschen sich weltweit 10 Prozent der Frauen einen geplanten Kaiserschnitt, ohne dass eine medizinische Indikation dafür vorliegt. Gründe dafür sind unter anderem Angst vor den Wehen und Beckenbodenschäden, die Sorge um das Baby und bessere Planbarkeit [13]. Für Deutschland gibt es nur wenige Zahlen dazu. Eine Untersuchung der Barmer-GEK von 2006 nimmt an, dass 2 bis 3 Prozent aller Kaiserschnitte als Wunsch-Sectios ohne medizinische Gründe durchgeführt werden [24, S. 76]. Das IQTIG bezieht sich auf eine Studie von 2013, die bundesweit von insgesamt 10 Prozent Wunsch-Sectios ausgeht [25].
- Ob der Wunsch der Frauen ohne Weiteres akzeptiert wird oder ausführliche Beratungsgespräche stattfinden können, um der Schwangeren möglichst ihre Ängste zu nehmen, hängt vom Arbeitsumfeld der Geburtshelferinnen und Geburtshelfer ab. Immer wieder betonten unsere Gesprächspartnerinnen und Gesprächspartner den enormen Zeitaufwand für solche Gespräche, in die gegebenenfalls sogar psychologisch geschulte Mitarbeiter mit eingebunden werden müssen. Das sei organisatorisch, bei der häufig dünnen Personaldecke, eine Herausforderung. Der Nutzen solcher Gespräche scheint aber hoch zu sein: Das wird in einer Veröffentlichung des Arbeitskreises Frauengesundheit deutlich, in der fünf Ärztinnen und Ärzte zu Wort kommen, die in ihrer Klinik die Kaiserschnittrate stark gesenkt haben [23].
- Organisatorische Gründe der Klinik: Kaiserschnitte sind besser zu planen als vaginale Geburten. Sie können zügiger abgewickelt werden und binden weniger Personal. Im deutschen Klinikalltag fallen personalbedingte, organisatorische Gründe laut Literatur und nach Aussagen unserer Gesprächspartner stark ins Gewicht. So fehlten in vielen Geburtskliniken Hebammen. In einer besonders schwierigen Situation seien häufig sogenannte „Belegabteilungen“. Sie zeichnen sich dadurch aus, dass dort keine festangestellten Ärzte der Klinik arbeiten, sondern meist niedergelassene Gynäkologen, die neben den Klinikgeburten noch ihre Praxis betreuen müssen. In Belegabteilungen ist daher eine qualifizierte Versorgung der Gebärenden rund um die Uhr oft nicht möglich. Die Kaiserschnittrate in reinen Belegabteilungen liegt höher als in Hauptabteilungen. Daten von 2010 zufolge werden 11 Prozent aller Kaiserschnitte in Belegabteilungen durchgeführt. Die Bedeutung solcher Abteilungen ist vor allem in Bayern, Hessen, Niedersachsen und Rheinland-Pfalz hoch [22, S.59ff].
- Finanzielle Gründe: Eng verzahnt mit den organisatorischen sind finanzielle Gründe. Der Kaiserschnitt wird in Deutschland deutlich höher vergütet als eine vaginale Geburt [22, S. 13]. Ein Kaiserschnitt ist wegen der Operation zwar auch teurer für die Klinik als eine vaginale Geburt. Die bessere Planbarkeit des Kaiserschnitts führt aber dazu, dass das Personal effektiver eingesetzt werden kann. Die DGGG schrieb in einer älteren Leitlinie von 2010, der Vergleich von Kaiserschnitt und vaginaler Geburt falle vor allem dann für die Sectio wesentlich günstiger aus, „wenn der vaginalen Entbindung nur die von vornherein geplante d.h. primäre Sectio gegenübergestellt wird, die gut vorbereitet zur Kernarbeitszeit mit vollzählig bereitstehendem Klinikpersonal (…) ausgeführt wird. Sie ist in vielen Fällen weniger kostenaufwendig als eine sich über viele Stunden, womöglich Tage hinziehende Geburt mit hohem Personalaufwand, die unter Umständen letztlich doch in einer sekundären Sectio endet.“ [25, S.6] Leiterinnen und Leiter von Geburtskliniken geben an, dass der finanzielle Vorteil einer Kaiserschnittgeburt umso größer sei, je weniger Geburten eine Klinik zu verzeichnen habe. Erst ab einer bestimmten Anzahl von Geburten pro Jahr, die mal mit 1000, mal mit 1500 angegeben wird, könne auch die vaginale Geburt Gewinne abwerfen.
- Angst vor juristischen Auseinandersetzungen: In der Medizin gilt die Geburtshilfe als Hochrisiko-Bereich. Deutsche und internationale Literatur [13, 23, 24] weist darauf hin, dass Kliniken, Ärztinnen und Ärzte eher wegen der Komplikationen einer vaginalen Geburt verklagt werden als wegen eines überflüssigen Kaiserschnitts. Bei erfolgreicher Klage sind die Schadensfälle extrem teuer, weil gegebenenfalls während des gesamten Lebens des Kindes Zahlungen geleistet werden müssen. Versicherer kündigen in diesen Fällen dann möglicherweise den Versicherungsschutz. Aber selbst bei nicht erfolgreichen Klagen droht ein massiver Reputationsschaden, der Karrieren zerstören kann. Infolgedessen wird möglicherweise schon bei geringsten Komplikationen aus Angst vor rechtlichen Auseinandersetzungen ein Kaiserschnitt angesetzt. Praktisch tätige Geburtshelferinnen und Geburtshelfer erklären häufig, je unsicherer und unerfahrener ein Arzt oder eine Ärztin sei, desto größer sei die Furcht vor Schadensersatzklagen.
- Mangelnde Erfahrung und Ausbildung der Geburtshelfer: Die Angst, den natürlichen Geburtsvorgang nicht zu beherrschen und Komplikationen falsch einzuschätzen, ist Geburtshelferinnen und Geburtshelfer zufolge im Klinikalltag einer der wichtigsten Gründe für einen Kaiserschnitt. Deshalb führen Ärztinnen und Ärzte als Grundvoraussetzung für eine niedrige Kaiserschnittrate eine hervorragende Ausbildung und große Erfahrung mit vaginalen Geburten an. Je höher aber die Kaiserschnitt-Rate in einer Klinik ist, desto seltener erleben Ärztinnen und Ärzte vaginale Geburten in ihren natürlichen Verläufen. Geburtshilfliches Wissen geht verloren. Das gilt besonders für seltene und kompliziertere geburtshilfliche Situationen wie die Entbindung von Kindern aus Beckenendlage sowie Mehrlingsgeburten. Als problematisch bezeichnen Geburtshelferinnen und Geburtshelfer in diesem Zusammenhang die kleineren Geburtskliniken in Deutschland. Dort sei die Erfahrung mit vaginalen Geburten im Allgemeinen und mit komplizierten vaginalen Geburten im Besonderen nicht ausreichend, weil das Personal nicht genügend Erfahrung sammeln und eine hochqualifizierte Versorgung rund um die Uhr nicht vorgehalten werden könne. Kaiserschnittraten lägen daher in kleineren Kliniken mit weniger Geburten oft höher als in Kliniken mit vielen Geburten. Unsere Analysen bestätigen diesen Zusammenhang.
- Viele mögliche Gründe – und fehlende Daten: Bis heute ist es in Deutschland und weltweit schwierig, die Ursachen von hohen oder steigenden Kaiserschnittraten genau zu analysieren und Entwicklungen einzuordnen. Grund dafür ist, dass die Zahl sämtlicher Kaiserschnitte wenig darüber verrät, was die Hintergründe der einzelnen Operationen sind. Die Leitlinie empfiehlt daher, den sogenannten „Robson-Score“ systematisch in die Qualitätssicherung einzuführen. Auch die WHO hatte den Score zuvor als weltweit einheitliches Klassifikationsmodell für Kaiserschnitte empfohlen [9]. Vorausgegangen war eine Studie, die unterschiedliche Klassifikationssysteme untersucht und den Robson-Score als besonders geeignet für die weltweite Erfassung von Kaiserschnitten beschrieben hatte [27]. Der Robson-Score sieht eine Unterteilung der Schwangeren in zehn Gruppen vor, je nachdem, in welcher geburtshilflichen Ausgangssituation sie sich befinden. Geht es um eine termingerechte Geburt oder um eine Frühgeburt? Liegt das Kind in Schädel-, Steiß- oder Querlage? Handelt es sich um eine Erst- oder Mehrgebärende? Hat die Schwangere bereits einen Kaiserschnitt hinter sich? Wenn vaginale Geburten und Schnittentbindungen nach dieser Klassifikation eingeordnet werden, dann sind die Gründe für die Kaiserschnitte deutlicher zu sehen. In Deutschland werden die Kaiserschnitte bislang schon auf Landes- und Bundesebene nach dem Robson-Score aufgeschlüsselt veröffentlicht. Die veröffentlichen Daten der Länder sind jedoch überwiegend unvollständig und für Analysezwecke bisher unbrauchbar.
Daten und Methoden: So haben wir gerechnet
- Daten, Umfang und Limitationen: Grundlage dieser Analyse sind die aktuellsten strukturierten Qualitätsberichte der Krankenhäuser (SQB) von 2018. Ausgewertet wurde der Indikator 52249 (Kaiserschnittgeburten – unter Berücksichtigung der Schwere aller Krankheitsfälle) aus der externen Qualitätssicherung. Anders als große Teile der Informationen in den SQB werden die Daten und Ergebnisse aus der externen Qualitätssicherung nicht von den Kliniken selbst in die Qualitätsberichte eingebracht. Verantwortlich sind in diesem Fall die Landesgeschäftsstellen für Qualitätssicherung. Sie erhalten von den Kliniken die nötigen Daten, die mit Hilfe einer speziellen Qualitätssicherungs-Software in den Krankenhäusern erhoben werden. Die Fallzahlen der Kaiserschnitte kommen direkt aus der Abrechnungssoftware der Kliniken. Die Geschäftsstellen für Qualitätssicherung kontrollieren die Daten, bereiten sie auf und schicken die daraus berechneten Qualitätswerte direkt an die Informationstechnische Servicestelle der gesetzlichen Krankenversicherungen, die die Daten unbearbeitet an den Gemeinsamen Bundesausschuss weiterleitet. Die Zuverlässigkeit der Daten gilt als hoch.
- Die Ergebnisse des Indikators für Kaiserschnittentbindungen fließen zum einen in den jährlichen Qualitätsreport des Instituts für Qualität und Transparenz im Gesundheitswesen (IQTIG) ein, zum anderen werden sie in den strukturierten Qualitätsberichten der Kliniken (SQB) veröffentlicht. Ein Vergleich der Zahlen für Kaiserschnitte und Geburten laut IQTIG mit denen des Statistischen Bundesamtes zeigen nur kleine Abweichungen.
- Zahlenvergleich IQTIG/Statistisches Bundesamt für 2017
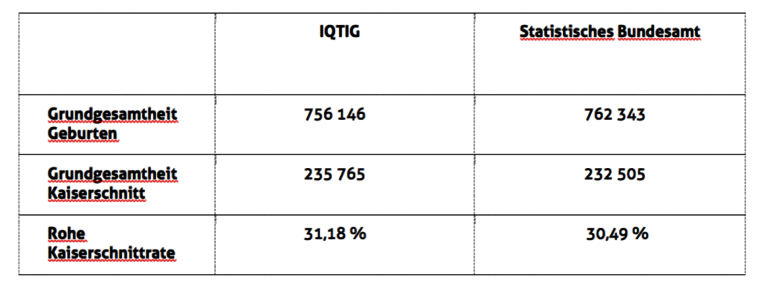
- Der Indikator 52249 ist im C-Teil der Qualitätsberichte zu finden. Es handelt sich hierbei um einen risikoadjustierten Wert. Dafür wird einerseits die tatsächliche Fallzahl an Kaiserschnitten pro Krankenhaus ermittelt (O=observed). Andererseits berechnen die Landesstellen für Qualitätssicherung mit Hilfe einer bundesweit einheitlichen Risikoadjustierung für jede Klinik eine zweite Fallzahl, die entsprechend des Risikoprofils der Schwangeren und ihrer ungeborenen Kinder zu erwarten gewesen wäre (E=expected). Die berücksichtigten Risikofaktoren sind in den „Beschreibungen der Qualitätsindikatoren und Kennzahlen“ des IQTIG nachzulesen [28].
- Beide Werte werden zu einer risikoadjustierten Rate verrechnet (O/E). Der Wert 1 bedeutet dabei: Die Rate ist exakt wie erwartet. Ein Wert von 0,8 bedeutet demnach, die Rate ist 20 Prozent niedriger als erwartet. Ein Wert von 1,2 bedeutet: Die Rate ist 20 Prozent höher als erwartet.
- Das IQTIG legt außerdem einen Referenzwert fest, der nicht überschritten werden soll. Für 2018 lag dieser Wert bei 1,23 – also 23 Prozent über dem, was nach der Risikoadjustierung zu erwarten war [1]. Überschreitet eine Klinik diesen Wert gilt sie als rechnerisch auffällig. Das leitet eine Überprüfung und gegebenenfalls Gespräche – den sogenannten „strukturierten Dialog“ - mit der Klinik ein.
- Die SQB 2018 sind im Februar 2020 vom Gemeinsamen Bundesausschuss veröffentlicht worden. Fast immer fehlen zu diesem Zeitpunkt noch Daten von einigen Krankenhäusern/Landesgeschäftsstellen für Qualitätssicherung, die bis zum Sommer des entsprechenden Jahres nachgeliefert werden. Auch in diesem Fall fehlen bislang von 16 Kliniken die Zahlen der beobachteten und erwarteten Kaiserschnitte. Alle diese Kliniken stammen aus Mecklenburg-Vorpommern. Da in allen Fällen jedoch eine risikoadjustierte Kaiserschnittrate angegeben ist, haben wir die Kliniken nicht aus der Berechnung ausgeschlossen.
- Ausgeschlossen wurden alle Qualitätsberichte, in der die Klinik als „NO1“ („Bewertung nicht vorgesehen. Qualitätsindikator ohne Ergebnis, da entsprechende Fälle nicht aufgetreten sind.“) eingestuft wurde.
- Ausgeschlossen wurden außerdem drei Kliniken, deren Kaiserschnittrate 0 betrug. Alle drei Kliniken besitzen nach unseren Recherchen keine Geburtsklinik. Darüber hinaus haben wir vier Kliniken ausgeschlossen, die extrem hohe Kaiserschnittraten aufwiesen. Es handelt sich dabei ebenfalls um Kliniken, die keine Geburtsklinik führen. Die hohen Werte kamen durch Einzelfälle zustande (Beispiel: Herzzentrum Leipzig, Deutsches Herzzentrum Berlin).
- Die Grundgesamtheit aller Geburtskliniken beträgt nach Ausschluss all dieser Kliniken 686.
- Klasseneinteilungen: Die Klasseneinteilung der risikoadjustierten Kaiserschnittraten haben wir wie folgt vorgenommen:
- Signifikant niedriger als erwartet = Ergebnis <1 und Konfidenz-Intervall oben <1
- Niedriger als erwartet = Ergebnis <1 und Konfidenz-Intervall oben ≥1
- Im Toleranzbereich = Ergebnis ≥1 und ≤ Referenzwert (1,23)
- Rechnerisch über dem Toleranzbereich = Ergebnis >1,23 und Konfidenz-Intervall unten ≤1,23
- Signifikant über dem Toleranzbereich = Ergebnis >1,23 und Konfidenz-Intervall unten >1,23
- Für die Suche nach einem möglichen Zusammenhang zwischen der Größe der Geburtskliniken und der Kaiserschnittrate haben wir die Kliniken nach Anzahl der Geburten pro Jahr in drei Klassen eingeteilt:
- < 500 Geburten
- zwischen 500 und 1000 Geburten
- >1000 Geburten
- Die Qualitätsberichte der Krankenhäuser wurden in dieser Analyse nur teilweise bzw. auszugsweise verwendet. Eine vollständige, unveränderte Darstellung der Qualitätsberichte erhalten Sie unter http://www.g-ba.de/.
Literaturstellen, die zitiert wurden
[1] Statistisches Bundesamt (2017): Krankenhausentbindungen in Deutschland. https://bit.ly/2AX38sB
[2] IQTIG (2019): Qualitätsreport 2019, S. 139. https://iqtig.org/downloads/berichte/2018/IQTIG_Qualitaetsreport-2019_2019-09-25.pdf
[3] Deutsche Gesellschaft für Gynäkologie und Geburtshilfe (2020): S3-Leitlinie. Die Sectio caesarea. https://www.awmf.org/leitlinien/detail/anmeldung/1/ll/015-084.html
[4] Statistisches Bundesamt (2018): Pressemitteilung Nr. 349 vom 17. September 2018: 30,5 der Krankenhausentbindungen per Kaiserschnitt.https://www.destatis.de/DE/Presse/Pressemitteilungen/2018/09/PD18_349_231.html
[5] IQTIG (2018): Bundesauswertung zum Erfassungsjahr 2017. Geburtshilfe. Qualitätsindikatoren, S. 68. https://bit.ly/2X0n8TO
[6] Euro-Peristat-Project (2018): European Perinatal Health Report. Core Indicators of the health and care of pregnant women and babies in Europe 2015
[7] Boerma T et al. (2018): Optimising caesarean section use 1: Global epidemiology use of and disparities in caesarean sections. Lancet 2018; 392: 1341-48. https://doi.org/10.1016/S0140-6736(18)31928-7
[8] World Health Organization (2018): WHO recommendations non-clinical interventions to reduce unnecessary caesarean sections. Licence CC BY NC-SA 3.0 IGO.
[9] World Health Organization/Human Reproduktion Programme (2015): WHO Statement on Caesarean Section Rates. WHO reference number: WHO/RHR/15.02 https://bit.ly/3gh4QFs
[10] The Lancet (2018): Optimising caesarean section use.
https://www.thelancet.com/series/caesarean-section
[11] National Institute for Health and Care Excellence (2011): Caesarean section. Clinical Guideline. https://www.nice.org.uk/guidance/cg132/resources/caesarean-section-pdf-35109507009733
[12] van Dillen J et al (2010): Severe acute maternal morbidity and mode of delivery in the Netherlands. Acta Obstetricia et Gynecologica. 2010; 89: 1460-65. https://doi.org/10.3109/00016349.2010.519018
[13] Betràn AP et al. (2018): Optimising caesarean section use 3: Interventions to reduce unnecessary caesarean sections in healthy women and babies. Lancet 2018; 392: 1358-68.
https://10.1016/S0140-6736(18(31927-5
[14] Hofmeyr GJ et al. (2015): Planned caesarean section for term breech delivery. Cochrane Database of systematic Reviews. https://doi.org/10.1002/14651858.CD000166.pub2
[15] Crowther CA et al. (2012): Planned Vaginal Birth or Elective Repeat Caesarean: Patient Preference Restricted Cohort with Nested Randomised Trial. PLoS Med 9(3): e1001192. https://doi.org/10.1371/journal.pmed.1001192
[16] Rozen G. et al. (2010): A new perspective on VBAC: A retrospective cohort study. Women and Birth 2011; 24(1): 3-9. https://doi.org/10.1016/j.wombi.2010.04.001
[17] Dekker GA et al. (2010): Risk of uterine rupture in Australian women attempting vaginal birth after one prior caesarean section: a retrospective population based study. BJOG 2010; 117 (11): 1358-65. http://doi.wiley.com/10.1111/j.1471-0528.2010.02688.x
[18] Keag OE et al. (2018): Long-term risks and benefits associated with cesarean delivery for mother, baby, and subsequent pregnancies: Sytematic review and meta-analysis. PLoS Med 2018 Jan; 15 (1): e1002494. https://doi.org/10.1371/journal.pmed.1002494
[19] O´Neill SM et al. (2013): Caesarean delivery and subsequent pregnancy interval: a systematic review and meta-analyses. BMC Pregnancy and Childbirth 2013; 13, 165.
https://doi.org/10.1186/1471-2393-13-165
[20] Gurol-Urganci I et al. (2013): Impact of Caesarean section on subsequent fertility: a systematic review an meta-analyses. Hum Reprod 2013 Jul; 28 (7):1943-52. https://doi.org/10.1093/humrep/det130
[21] O´Neill SM et al. (2013): Caesarean Delivery and Subsequent Stillbirth or Miscarriage: Systematic Review and Meta-Analysis. PlosOne 2013 Jan. https://doi.org/10.1371/journal.pone.0054588
[22] Kolip P et al. (2012): Faktencheck Gesundheit. Kaiserschnittgeburten – Entwicklung und regionale Verteilung. Erstellt im Auftrag der Bertelsmann Stiftung. https://bit.ly/36ve3oY
[23] Arbeitskreis Frauengesundheit in Medizin, Psychotheratpie und Gesellschaft e.V. (2018): Gegen den Trend. Wie es gelingen kann, die Kaiserschnittrate zu senken. 5 Interviews. https://bit.ly/2XqV0ID
[24] Lutz U et al. (2006): Die GEK-Kaiserschnittstudie. Schriftenreihe zur Gesundheitsanalyse, Band 42. https://bit.ly/2LTz3MX
[25] Schneider H (2013): Risiko-Nutzen-Verhältnis bei natürlicher Geburt und elektiver Sectio. Gynäkologe 46 (10): 709-14. https://doi.org/10.1007/s00129-013-3179-x
[26] DGGG (2010): Absolute und relative Indikationen zur Sectio caesarea. AWMG 015/054 (S1). https://bit.ly/2XGhHbZ
[27] Torloni et al. (2011): Classifications for Cesarean Sections: A Systematic Review. PloSOne 6 (1): e14566. https://bit.ly/2XynlwK
[28] IQTIG (2019): Beschreibung der Qualitätsindikatoren und Kennzahlen nach QSKH-RL. Geburtshilfe. Erfassungsjahr 2018, S. 19. https://bit.ly/2zs047v